Тематические статьи
Холестерин и другие причины атеросклероза
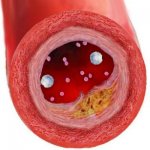
Атеросклероз — заболевание, характеризующееся кашицеобразным отложением холестерина в стенках артерии с последующим разрастанием плотной соединительной ткани (склероз по-гречески — плотный) вокруг этих отложений. Образующиеся атеросклеротические бляшки суживают просвет сосудов и ухудшают кровоснабжение органов.
Врачи считают атеросклероз заболеванием полиэтиологичным — многопричинным (поли — много, этиология — учение о причинах). Это создает значительные трудности для его предупреждения и лечения. Есть болезни, возникающие от одной причины. Если эта причина ясна и найден надежный способ воздействия на, нее, то болезнь может быть легко побеждена. С атеросклерозом дело обстоит сложнее. Помимо нескольких возможных причин его возникновения, имеется и ряд факторов, влияющих на его течение. В связи с этим меры по предупреждению и лечению атеросклероза различны у разных больных.
Болезнь эта длится годами, а лечение ее многие больные подчас хотят осуществить в течение недель или месяцев. Понятно, что такое кратковременное воздействие на болезнь не может коренным образом изменить ее течение. При этом заболевании многое зависит от образа жизни человека, а врачебные рекомендации в этом направлении нередко воспринимаются больными недостаточно серьезно. Некоторые больные привыкли считать, что лечит только лекарство. Важно знать и то, что болезнь можно не только предупреждать, настойчивое и длительное проведение мероприятий по ее лечению позволяют у ряда больных приостановить процесс болезни и даже вызвать обратное развитие уже имеющихся сосудистых поражений.
Установлено, что атеросклеротический процесс развивается в большинстве случаев медленно, незаметно для больного, и в течение ряда лет может ничем себя не проявлять. Изменениям в сосудах, которые и обусловливают болезненное состояние человека, предшествуют нарушения в обмене веществ, особенно в жировом (в частности, холестериновом), и белков.
Атеросклероз сосудов развивается на фоне высокого содержания в крови холестерина. Высокий уровень холестерина крови наблюдается у большинства больных атеросклерозом. У больных с некоторыми заболеваниями, протекающими с нарушенным обменом веществ, такими, как сахарный диабет, снижение функции щитовидной железы, содержание холестерина очень высокое, и, по-видимому, у таких больных атеросклероз встречается особенно часто. Большое значение высокого содержания холестерина в крови доказано многочисленными экспериментальными наблюдениями. В настоящее время атеросклероз, подобный наблюдаемому у человека, может быть воспроизведен у многих животных: у кроликов, морских свинок, петухов, собак и даже у обезьян. Во всех этих опытах атеросклероз развивается только при высоком содержании в крови холестерина или, другими словами, только при искусственно созданном избытке холестерина в организме.
Таким образом, высказанное еще в начале XX века акад. Н. Н. Аничковым — основоположником современных представлений об атеросклерозе — суждение о том, что «без холестерина нет атеросклероза», остается верным до настоящего времени.
Однако научные исследования, проведенные в течение последних десятилетий, показали, что этот вопрос гораздо сложнее. Было, в частности, установлено, что для развития атеросклероза особенно существенно содержание в крови холестерина, связанного с жирными кислотами (так называемые холестеринэстеры). Именно в форме холестеринэстеров холестерин в конечном итоге откладывается в стенках сосудов, причем было обнаружено, что совершенно не безразлично, с какими именно жирными кислотами химически связан холестерин. Если он вступает, в связь с ненасыщенными жирными кислотами, то такие холестеринэстеры легко выводятся из организма, а не скапливаются, создавая угрозу развития атеросклероза. При недостатке же в организме или при недостаточном поступлении в организм ненасыщенных жирных кислот холестерин соединяется с насыщенными жирными кислотами. Такие соединения плохо разрушаются и плохо выводятся из организма. Их избыток и создает угрозу сосудистых поражений. В животных жирах содержатся преимущественно насыщенные, а в растительных — ненасыщенные жирные кислоты.
Холестерин в крови циркулирует обычно не в свободном виде, а в комплексах с белками (в форме так называемых липопротеидов). В зависимости от того, с какими белками соединяется холестерин, различна его роль в происхождении атеросклероза. В форме липопротеидов (по-гречески липо — жир, протеины — белки) с альфа-глобулиновой фракцией белка холестерин имеет малое отношение к атеросклерозу. Однако у больных атеросклерозом нередко увеличивается количество липопротеидов, в которых холестерин связан с бета-глобулиновой фракцией белка. Именно в форме бета-липопротеидов холестерин и проникает с током крови в стенку сосуда и задерживается там. Естественно, что изменения в обмене холестерина сопровождаются расстройствами и белкового обмена.
Другим фактором, способствующим или препятствующим атеросклерозу сосудов, является количество в крови лецитина. Лецитин представляет собой жироподобное вещество, в состав которого входит фосфор. Этому веществу приписывается роль стабилизатора коллоидного раствора, каковым является сыворотка крови. Если частицы холестерина представляются гидрофобными (т. е. обладают свойством быстро выходить из раствора), то лецитину свойственно сдерживать эту тенденцию холестерина. А чем более стоек холестерин в жидкости (в крови), тем меньшая вероятность «осаждения» его в стенки сосуда. Следовательно, соотношение количества этих веществ в крови (холестерина и лецитина) является важным фактором в происхождении атеросклероза. Это соотношение в благоприятном направлении может изменяться не только при уменьшении в крови холестерина, но и при увеличении количества лецитина. Последний факт также учтен при разработке профилактических и лечебных мероприятий при атеросклерозе, так как с их помощью возможно вызвать увеличение лецитина.
Изменения содержания в крови холестерина, холестеринэстеров, ненасыщенных жирных кислот, липопротеидов и лецитина могут быть выявлены у больных с помощью тех или иных лабораторных методов анализа крови.
Эти исследования имеют большую ценность для выявления людей, которым угрожает атеросклероз. Хорошо известно, что именно рано начатое систематическое лечение может порой предупредить развитие заболевания.
Изменения содержания указанных веществ в крови являются лишь конечным проявлением, результатом сложных нарушений в обмене холестерина. Они только свидетельствуют о том, что обмен нарушен. Эти нарушения состоят в основном из расстройства процессов ассимиляции (усвоения), синтеза (образования в организме) и выведения холестерина.
Для нормальной жизнедеятельности организма содержание в нем холестерина необходимо. Холестерин входит в состав каждой клетки организма.
Холестерин выполняет важные физиологические функции, связанные с обменом других веществ, в частности обусловливает деятельность мозговой ткани и даже ограждает организм от некоторых заболеваний.
Здоровый организм способен поддерживать нормальный уровень холестеринового обмена. Избыток холестерина, поступающего с пищей, может быть компенсирован замедлением его синтеза внутри организма или выведением из организма. Это достигается тем, что в здоровом организме четко работают регулирующие системы. Если же регуляция расстраивается, наступает нарушение обмена. В этом случае поступивший в организм холестерин (особенно в избытке) не может использоваться рационально. Несмотря на поступление холестерина извне, организм не может задержать выработку (синтез) холестерина внутри организма, наоборот, может ее даже усилить. Одновременно выделение холестерина из организма также может остаться на прежнем уровне.
Часть холестерина в организме станет лишней и поведет к развитию заболевания. Холестерин начнет скапливаться в крови и в конечном итоге откладываться в стенках сосудов.
В настоящее время можно считать установленным, что регуляция холестеринового обмена осуществляется центральной нервной системой.
Известно, что в периоды нервно-эмоционального перенапряжения уровень холестерина в крови повышается. Это было отмечено у студентов перед экзаменами, у артистов перед премьерой, у больных перед хирургическими операциями. Известно также, что у лиц, занятых систематически напряженным умственным трудом или часто пребывающих в ответственных, порой конфликтных, ситуациях, ведущих к перенапряжению нервной системы, холестериновый обмен оказывается нарушен чаще, чем у людей, занятых физическим трудом, или умственным, не требующим больших перегрузок. Резкие сдвиги в этом направлении были обнаружены американскими исследователями среди биржевых дельцов.
Прямые воздействия на головной мозг — травмы, контузии — также нередко сопровождаются нарушениями холестеринового обмена. Наконец, установлено, что после приема лекарств, возбуждающих нервную систему, уровень холестерина повышается, тогда как успокаивающие препараты способствуют снижению его в крови.
Таким образом, как однократные сильные, так и систематические слабые отрицательные воздействия на нервную систему способны изменить состояние холестеринового обмена.
Участие в регуляции холестеринового обмена принимают также и железы внутренней секреции. Они оказывают весьма существенное влияние на все виды обмена, в том числе и на холестериновый. Наибольшей активностью обладают гормоны щитовидной и половых желез. Известно, что у больных, страдающих заболеванием, протекающим с повышенной деятельностью щитовидной железы, атеросклероз встречается крайне редко. Больные же с ослабленной функцией щитовидной железы, как правило, страдают одновременно и атеросклерозом. Установлено, что женщины среднего возраста болеют атеросклерозом очень редко, в 6—8 раз реже, чем соответствующего возраста мужчины. Однако, когда у женщин наступает ослабление деятельности половых желез — климакс — частота заболеваемости атеросклерозом женщин и мужчин сравнивается. Очевидно, как гормоны щитовидной железы, так и женские половые гормоны способны в известной мере предотвратить развитие атеросклероза путем воздействия на холестериновый обмен.
Основные процессы холестеринового обмена осуществляются в печени.
От нормальной деятельности печени зависит поддержание нормального уровня холестеринового обмена.
Холестерин, попавший в организм с пищей, поступает в печень. Дальнейшая его судьба зависит как от способности печени усвоить холестерин, так в известной мере и от количества поступающего холестерина. При нормальном холестериновом обмене четко работающие регулирующие системы и хорошая деятельность печени обеспечивают правильное усвоение даже очень больших количеств пищевого холестерина. Если эти механизмы расстроены, то пищевой холестерин, особенно при значительном поступлении, скапливается в крови и способствует развитию атеросклероза. Есть и другие механизмы влияния избыточных количеств пищевого холестерина на холестериновый обмен. Длительные избыточные нагрузки пищевым холестерином приводят постепенно к истощению процессов обмена его в организме. В таком случае причиной развития нарушений холестеринового обмена становится холестерин, поступающий с пищей.
Эти два варианта воздействий пищевого холестерина на обмен могут быть подтверждены научными исследованиями. Так, в наблюдениях над уровнем холестерина крови у здоровых людей и у больных атеросклерозом до и после однократного приема пищи, богатой холестерином, обнаружилась существенная разница. У здоровых людей уровень холестерина крови в этих условиях повышается незначительно и на короткий срок. У больных атеросклерозом повышение содержания холестерина крови после его нагрузки выражено отчетливо, а главное продолжается длительное время. В первом случае обмен холестерина в организме протекает нормально, а во втором он нарушен и приспособительные возможности организма ограничены. Таким образом видно, какое большое значение имеют профилактические диетические мероприятия для здорового и больного организма. Для здоровых, казалось бы, они менее обязательны, а для больных приобретают существенное значение. Однако, во-первых, следует помнить, что нарушения обмена холестерина могут предшествовать внешним проявлениям болезни и трудно бывает определить грань между здоровыми и больными, а во-вторых, как было уже сказано, привычное избыточное потребление холестерина может стать причиной обменных нарушений. Действительно многочисленные наблюдения, проведенные исследователями почти во всех странах мира, с большой убедительностью говорят о связи уровня питания с частотой атеросклероза. В странах, где вследствие сложившихся условий жизни, привычек и традиций население потребляет относительно мало жирной пищи животного происхождения, уровень холестерина крови низкий и атеросклероз встречается редко.
Во многих странах Европы в периоды мировых войн население страдало от недостатка питания. В эти же периоды наблюдалось значительное снижение заболеваемости атеросклерозом. По мере улучшения снабжения населения этих стран в послевоенные годы частота атеросклероза увеличивалась. В период блокады Ленинграда в связи с нехваткой продовольствия была отмечена чрезвычайно малая заболеваемость атеросклерозом. Даже у тех больных, которые до войны болели атеросклерозом, исчезали симптомы этой болезни. Было высказано предположение, подтвержденное и специальными исследованиями, что под влиянием резкого недостатка в питании, особенно в связи с ничтожным количеством жира в, пище, у таких больных стойко снижался уровень холестерина крови. Низкое содержание в крови холестерина не только задерживало процесс заболевания, но и способствовало как бы рассасыванию холестерина, уже имевшегося в стенках сосудов.
Таким образом, этими наблюдениями было доказано чрезвычайно важное положение об обратимости атеросклеротического процесса. Не следует, конечно, думать, что для создания условий, при которых холестерин крови снижается и атеросклероз подвергается обратному развитию, требуется длительный голод. Голод и резкий дефицит многих продуктов питания, в том числе и жиров, может отрицательно сказаться на многих функциях организма. Разумные же пищевые ограничения, проводимые длительно и настойчиво, могут, не вызывая подобных явлений, воздействовать на холестериновый обмен и привести к остановке или даже к обратному развитию процесса.
С целью воздействия на холестериновый обмен были разработаны специальные диеты (безхолестериновые или содержащие мало холестерина). В результате использования таких диет можно было убедиться в их эффективном влиянии на уровень холестерина крови. Однако длительное применение подобных диет с резкими ограничениями, как и голод, вряд ли может быть рекомендовано для профилактики атеросклероза у людей, выполняющих обычную профессиональную нагрузку. Умеренные ограничения общего количества пищи и жиров положены в основу диет, рекомендуемых при атеросклерозе в настоящее время. Угрозу развития атеросклероза создает не сама пища или жир, а их избыток в постоянном рационе человека. С этой точки зрения вряд ли целесообразно лишать себя удовольствия есть. Правильнее не допускать переедания.
Среди населения стран, где потребление животного жира велико, наблюдается и высокий процент распространения атеросклероза. В Европе наибольшая заболеваемость атеросклерозом отмечена в скандинавских странах, особенно в Швеции. Население этих стран потребляет много сливочного масла. Перебои в питании в связи с войнами в скандинавских странах были не особенно велики. Высокий уровень потребления жира способствовал нарушениям в обмене холестерина и развитию атеросклероза. В США атеросклероз распространен особенно широко и считается более важной проблемой, чем гипертоническая болезнь. Среди всех болезней атеросклероз в США занимает первое место, превысив даже заболевания раком. Такое прогрессирование атеросклероза большинство американских исследователей связывает с увеличением доли животных жиров в рационе американцев.
В последнее время появились доказательства того, что на уровень холестерина крови может влиять не только количество холестерина, поступающего в организм с пищей, сколько холестерин, образованный внутри организма. Синтез холестерина в организме происходит из уксусной кислоты, которая является промежуточным продуктом обмена различных веществ. Источником уксусной кислоты могут быть как жиры, так и углеводы. Некоторые формы алиментарного (пищевого) ожирения связаны с избыточным потреблением именно углеводов, а не жиров.
Человек в среднем потребляет с пищей около 0,5 граммов холестерина в сутки. Синтез же холестерина внутри организма определяется 2—3 граммами в сутки. Таким образом, основным источником холестерина в организме оказывается не пища, а синтез его. Синтез происходит в ряде органов, главным образом в печени. Вместе с тем при помощи меченых атомов, пропущенных в молекулу уксусной кислоты, была показана возможность синтеза холестерина непосредственно в стенке сосуда. Итак, на темп синтеза холестерина в организме существенное влияние оказывают два фактора: количество его поступления с пищей и скорость выделения холестерина из организма. При нормальном холестериновом обмене в ответ на поступление холестерина с пищей синтез холестерина в организме замедляется. При нарушениях холестеринового обмена этого может не произойти; напротив, синтез иногда может увеличиваться. В таком случае повышение в крови холестерина явится результатом как повышенного подвоза холестерина с пищей, так и усиления его синтеза внутри организма.
Выделяется холестерин из организма в основном с желчью через кишечник. Холестерин по своей химической формуле близок к желчным кислотам, в которые он превращается перед тем, как войти в состав желчи. Замедление выделения холестерина может явиться одной из причин расстройства холестеринового обмена, а стало быть, и причиной высокого содержания его в крови. На процессы выделения холестерина влияет количество, и качество пищи, особенно содержание в ней жиров. От выделения холестерина зависит темп его синтеза в организме: при усиленном выделении синтез увеличивается. При расстройствах холестеринового обмена взаимодействие этих процессов нарушается.
Таким образом, наиболее важные функции холестеринового обмена происходят в печени. На эти функции большое влияние оказывает нервная и эндокринная системы. В частности, гормоны щитовидной железы оказывают стимулирующее влияние на выделение холестерина, в этом же направлении действуют и половые гормоны. Избыточное потребление жира и холестерина с пищей в свою очередь воздействует не только непосредственно на процессы, происходящие в печени, но и на нервную и эндокринную регуляцию. Примером этого может служить факт ослабления активности щитовидной железы под влиянием жирной пищи. У людей, потребляющих много жира, функция щитовидной железы иногда снижается, а применение препаратов щитовидной железы оказывается менее действенным в условиях избыточного питания жирами.
Среди факторов, влияющих на холестериновый обмен и распространение атеросклероза, уровень питания является не единственным. Даже различия в частоте распространения атеросклероза среди всех стран и групп населения нельзя полностью относить за счет характера питания. Такие факторы, как нервное напряжение, физическая активность и др., также оказывают существенное влияние на частоту заболеваемости атеросклерозом.
Примером преобладающего фактора не пищевой, а нервной этиологии могут служить наблюдения над пленными фашистского лагеря Дахау. Один из узников (врач), имевший частичный доступ к информации о заболеваемости среди заключенных, недавно описал известные ему факты. Атеросклероз среди заключенных наблюдался нередко, хотя содержание жира в скудной пище было ничтожным. Колоссальные систематические нервные потрясения заключенных были решающими в развитии атеросклероза.
Известны наблюдения, когда основным фактором, предрасполагающим к атеросклерозу, служит недостаточная физическая активность. При одинаковом питании и нервном напряжении чаще заболевают атеросклерозом люди, ведущие малоподвижный образ жизни, чем занимающиеся физическим трудом или физически более активные. Малоподвижный образ жизни способствует и ожирению. А ожирение, как уже теперь хорошо известно, предрасполагает к атеросклерозу. При малой физической активности у людей в связи с малыми энергетическими затратами снижаются все процессы обмена веществ. В связи с этим и холестериновый обмен совершается медленнее, а значит, медленнее протекают процессы по удалению и разрушению холестерина.
В известной мере имеет значение и конституционально-наследственное предрасположение. Другими словами, есть люди, предрасположенные к полноте, и это свойство передается по наследству. Следует подчеркнуть, что по наследству передается предрасположение к полноте, а не полнота. Следовательно, образ жизни и питание таких людей требуют особого внимания.
В заключение следует указать, что роль питания в профилактике и лечении нарушений обмена при атеросклерозе нельзя сводить только к содержанию в пище холестерина и жира. Существенное значение имеет содержание в пище целого ряда веществ, прямо или косвенно влияющих на холестериновый обмен. К ним относятся в первую очередь витамины, часть из которых действует непосредственно на обмен холестерина, другая часть способна вызвать увеличение лецитина или воздействовать на печень, улучшая ее функцию.
Витамин С (аскорбиновая кислота) стимулирует холестерино-выделительную функцию печени и этим способствует уменьшению холестерина в крови. Есть основания считать что витамин С, обладая выраженными окислительными свойствами, способствует также распаду холестерина. Аскорбиновая кислота, кроме того, воздействует непосредственно на стенку сосуда, уменьшая ее проницаемость, в том числе и для холестерина.
Витамин РР (никотиновая кислота) тоже благоприятно влияет на обмен холестерина, одновременно вызывая расширение сосудов и способствуя снижению кровяного давления.
Благоприятное действие на холестериновый обмен витаминов Вб и В12 обусловлено их влиянием на печень. Эти витамины предотвращают ожирение печени, чем сохраняют ее нормальную деятельность. Для нормального обмена в печени требуется подвоз энергетических ресурсов, каковыми некоторые ученые считают ненасыщенные жирные кислоты. При недостатке ненасыщенных жирных кислот в организме функция печени может истощиться. Витамины В6 и B12 активно влияют на обмен ненасыщенных жирных кислот, улучшая их усвоение.
В направлении улучшения функции печени действуют так называемые липотропные (жиромобилизующие) вещества. К ним относится холин, предотвращающий задержку жира в печени. Холин, кроме того, участвует в образовании лецитина, в связи с чем под влиянием холина количество лецитина в крови увеличивается. Улучшает обмен холина и этим тоже косвенно влияет на холестериновый обмен метионин.
Как витамины, так и липотропные вещества содержатся в пище. Следовательно, рациональное питание не сводится лишь к ограничениям, а предусматривает введение в рацион различных продуктов, в которых имеются вещества, улучшающие холестериновый обмен.
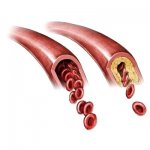
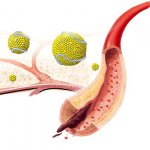
Атеросклероз — заболевание сосудов. Нарушения в обмене холестерина лишь важный этап в развитии атеросклероза, а не конечный результат болезни. Внешние признаки атеросклероза появляются только после изменений в самих сосудах. Это происходит следующим образом. В результате нарушений холестеринового обмена изменяется количество и качество холестерина, циркулирующего в крови. При таких изменениях холестерин, проходя с током крови сквозь внутреннюю оболочку стенки сосуда, начинает в ней задерживаться, оседать, как на фильтре. Стенка сосуда является жизнедеятельным органом. Поэтому она отвечает, реагирует на осевший в ней холестерин сложными процессами, конечным итогом которых является развитие соединительной рубцовой ткани. Эта ткань как бы обволакивает осевший в стенке сосуда холестерин. На внутренней оболочке сосуда образуются выпуклости. Так формируется атеросклеротическая бляшка, которая с течением времени и сужает просвет сосуда и мешает току крови. Бляшки становятся многослойными. Новые отложения холестерина в том же месте ведут к новым соединительнотканным разрастаниям. В отдельных случаях так может продолжаться вплоть до полного закрытия просвета сосуда. Однако бывает, что атеросклеротические бляшки разрастаются не в глубину, а по площади. Это приводит к тому, что отдельные участки сосуда оказываются целиком пораженными атеросклеротическим процессом. Стенки сосуда становятся плотными. Сужение сосуда атеросклеротической бляшкой или уплотнение стенки сосуда в результате обширных атеросклеротических образований является непосредственной причиной болезненных проявлений. Эти изменения в сосудах не вызывают болевых ощущений. Боль возникает, как правило, в органах, которые плохо снабжаются кровью в результате поражений сосудов, питающих их. Чаще всего это происходит в периоды, когда органу требуется крови больше, чем обычно (например, при повышении его деятельности). Повышенный запрос не может быть в таких случаях удовлетворен, так как способность сосуда пропускать кровь становится ограниченной. Это ведет вначале к голоданию, а затем и к гибели части клеток органа, получающего кровь через пораженные атеросклерозом сосуды.
В процессе развития атеросклероза сосудов основной причиной является расстройство холестеринового обмена. Однако состояние сосудистой стенки не может не влиять на процесс, происходящий в сосуде.
Атеросклеротические бляшки образуются чаще всего в тех местах сосудистой системы, где ток крови встречает большее сопротивление. Такими местами являются изгибы сосудов, устья мелких сосудов при их ответвлении от крупных. Атеросклероз поражает те сосуды, которые чаще подвергаются спазмам или чаще вынуждены изменять свой тонус. Очевидно, эти места сосудов и в обычных условиях несут большую функциональную нагрузку, что создает условия для повышенной их ранимости.
Моментом, способствующим развитию атеросклероза, может оказаться повышенное артериальное давление. Врачам известно, что больные гипертонической болезнью чаще заболевают атеросклерозом, чем люди с нормальным артериальным давлением. В экспериментах на животных, у которых предварительно была вызвана гипертония, при кормлении их холестерином атеросклероз развивался быстрее и в более обширных участках.
При гипертонии повышается нагрузка на сосуды, в связи с чем их трофика (т. е. состояние питания и жизнедеятельности) значительно изменяется. Это усугубляет развитие атеросклероза.
Повреждения сосуда могут способствовать развитию атеросклероза. При травматических или воспалительных изменениях сосуда атеросклеротические бляшки образуются именно в местах повреждения.
Перечисленные моменты являются лишь дополнительными способствующими факторами и не обязательны во всех случаях атеросклероза. Но даже тогда, когда этих факторов нет, стенка сосуда не остается, по-видимому, безучастной к угрозе развития атеросклероза. Экспериментальные и клинические наблюдения последних лет показали, что не только при нарушениях в обмене холестерина, но еще до отложения холестерина в сосуде сосудистая стенка может претерпевать изменения. В ней происходят биохимические процессы, сначала повышающие сопротивляемость к внедрению холестерина, в дальнейшем эта сопротивляемость истощается. Суть указанных процессов заключается в том, что происходят изменения в структуре и содержании белков сосудистой стенки, определяемые с помощью биохимических методов, изменения микроскопической структуры самой сосудистой стенки (видимые в электронный микроскоп), функциональные изменения сосудистой стенки с изменением ее проницаемости и т. д.
Эти сведения, полученные сравнительно недавно, заставляют пересмотреть старые представления о том, что до момента проникновения в сосудистую стенку холестерина сосуд не претерпевает каких-либо изменений. Они позволяют расширить не только теоретические взгляды на сущность болезни, но и вести поиски профилактических и лечебных мероприятий в новых аспектах.
Как было указано, нервные перенапряжения отрицательно влияют на холестериновый обмен. Известно, что те же нервные факторы, которые способствуют повышению в крови холестерина, нередко обусловливают и развитие гипертонии. В одних случаях нервные воздействия могут привести одновременно к повышению холестерина в крови и артериального давления, в других случаях они вызывают только гипертонию, которая усиливает развитие атеросклероза.
Спазмы сосудов, предрасполагающие к атеросклерозу, в большинстве случаев порождаются и нервными влияниями, причем нередко теми же, которые ведут к гипертонии и повышению в крови холестерина. Следовательно, значение нервного фактора в происхождении атеросклероза касается целого ряда механизмов развития болезни.
рлияние на тонус сосудов может оказать недостаточная физическая активность. Малая физическая подвижность може^ приводить к расстройствам нервной и гормональной регуляции сосудистого тонуса, вызвать необычные реакции сосудов и тем самым способствовать атеросклерозу. Атеросклероз реже встречается и легче протекает у физически активных людей, а именно у сельскохозяйственных рабочих, докеров, шахтеров и чаще у служащих, работников транспорта, врачей и т. д.
Курение с давних пор считалось вредным именно из-за неблагоприятного действия никотина на сосуды. При курении могут возникнуть спазмы сосудов, повыситься кровяное давление. После курения иногда удавалось даже зарегистрировать изменения электрокардиограммы, свидетельствующие о нарушении кровоснабжения сердца. Первые признаки атеросклероза сосудов сердца, согласно некоторым статистическим данным, возникают раньше у курильщиков, чем у некурящих. Выделяют иногда особую форму нарушений функции сосудов сердца, связанную с влиянием табака. Эти нарушения зависят скорее не от атеросклероза сосудов сердца, а от их спазмов, вызываемых курением. Повторные спазмы подготавливают почву для развития атеросклероза. Особенно большой вред приносит курение при поражении атеросклерозом сосудов ног. При такой форме атеросклероза одно время считали курение главной причиной его возникновения.
По некоторым экспериментальным данным, никотин может даже повреждать стенку сосуда.
Алкоголь, отрицательно действуя на нервную систему, нарушая нормальную деятельность печени и тем самым ухудшая жировой обмен и снижая всасывание в кишечнике питательных веществ, в том числе витаминов, если не прямо, то косвенно является одной из причин появления атеросклероза у лиц, злоупотребляющих этим напитком.
Течение атеросклероза и быстрое развитие грозных его осложнений в известной мере связаны с расстройствами в системе свертывания крови. В измененных атеросклерозом сосудах сердца и других областей нередко образуется кровяной сгусток (тромб), закупоривающий просвет сосуда (полностью или частично). Основными причинами образования тромба в склерозированном участке сосудов являются сужение просвета и неровности атеросклеротических бляшек. Эти препятствия для тока крови способствуют образованию тромботических масс. Сосуд, закрытый такой «пробкой», перестает снабжать участок ткани кровью. Если это касается сосудов сердца, то развивается инфаркт миокарда; тромбоз сосудов, питающих мозг, ведет к параличам и другим тяжелым расстройствам центральной нервной системы. Конечно, не во всех случаях причиной инфаркта миокарда или паралича является тромбоз, имеются и другие пути развития этих болезненных состояний, однако тяжесть подобных клинических проявлений атеросклероза указывает и на важную роль системы свертывания крови при этом заболевании.
Весьма сложный процесс свертываемости крови зависит от двух систем: системы, способствующей свертываемости крови, и системы, тормозящей свертываемость крови. Эти две системы находятся в постоянном взаимодействии и в норме их силы как бы уравновешены. Усиление свертывающей системы или ослабление противосвертывающей системы способствует тромбозам.
Таким образом, развитие тромбоза зависит как от сосудистого фактора, так и от кровяного. При атеросклерозе уже развился сосудистый фактор, поэтому состояние свертывающей и антисвертывающей системы крови при этом требует особого внимания. Состояние свертывающей системы крови при атеросклерозе обычно существенно не изменено. Только при прогрессировании заболевания некоторые исследователи отмечали тенденцию к повышению свертываемости. Функция антисвертывающей системы крови при атеросклерозе нарушена. Наблюдения за факторами антисвертывающей системы крови показали, что как у животных с экспериментальным атеросклерозом, так и у больных атеросклерозом сила противосвертывающих процессов ослабевает. Следовательно, при атеросклерозе наклонность к свертыванию крови, а значит и к развитию тромбоза повышена в основном из-за ослабления противосвертывающих систем.
Значение свертывающих свойств крови при атеросклерозе не исчерпывается их влиянием на образование тромбов, которые, как правило, лишь сопутствуют заболеванию, уже развившемуся. На развитие атеросклероза, его происхождение, состояние свертываемости крови также может оказывать известное влияние. До последнего времени некоторые ученые считают, что образование атеросклеротических бляшек начинается не с первичного проникновения в стенку сосуда холестерина, а с отложения на внутренней поверхности сосудистой стенки фибринной пленки. По их мнению, выпадение фибрина при усилении склонности крови к свертыванию является началом атеросклеротического процесса, а проникновение в стенку сосуда холестерина происходит несколько позже. Результаты исследований позволяют признать определенное значение нарушений процессов свертываемости крови в отдельных случаях заболеваний, а значит и предусмотреть соответствующие профилактические и лечебные меры.
Многие факторы свертываемости крови связаны с состоянием холестеринового обмена. При повышении содержания в крови холестерина и бета-липопротеидов свертываемость крови повышается. После приема с пищей жира в избыточном количестве повышается не только холестерин в крови, но усиливаются процессы свертывания крови. Описаны даже случаи развития тромбозов, в том числе и приведших к инфаркту миокарда, после приема жирной пищи. В период первой мировой войны, когда пища населения Германии была бедна жирами, отмечалось значительное уменьшение частоты тромбозов. Такие же явления наблюдались после второй мировой войны. В одной из зарубежных больниц было замечено, что число больных со свежим инфарктом миокарда увеличивалось после субботних и воскресных дней, что ставилось в связь с избыточной едой в эти дни.
Все это показывает, что потребление больших количеств жирной пищи способствует развитию атеросклероза, влияя на различные стороны процесса. Профилактические диетические мероприятия с целью воздействовать на холестериновый обмен и на механизмы тромбообразования полностью совпадают. Это касается не только количества жира в пище, но и его качества. Как было указано выше, ненасыщенные жирные кислоты оказывают влияние на развитие нарушений холестеринового обмена. После приема жиров, содержащих насыщенные жирные кислоты (в основном животного происхождения), наблюдается значительное усиление свертываемости крови, тогда как прием жиров с ненасыщенными жирными кислотами (растительных) свертываемость крови не усиливает. Сильная мышечная нагрузка вызывает снижение содержания в крови холестерина и вместе с тем замедление свертываемости крови. Нервное перенапряжение ведет к повышению в крови холестерина и одновременно может усиливать свертываемость крови.
Следует указать, что факторов свертывания и противосвертывания крови известно около двадцати. Не все они изучены достаточно хорошо и роль некоторых полностью неясна. Врачи часто обращают внимание на количество протромбина в крови, и об этом иногда становится известно больным. Больные в таком случае беспокоятся, что протромбиновый индекс у них высок, и считают, что они находятся накануне инфаркта миокарда. Высокий протромбиновый индекс в 100% случаев — это индекс здорового человека с нормальной свертываемостью крови. Этот показатель нужен врачам для контроля за эффективностью лечения, которое искусственно снижает процессы свертывания. Таким образом, протромбин самодовлеющего значения обычно не имеет, но позволяет следить за степенью лечебного воздействия.
В заключение следует кратко остановиться на проявлениях некоторых частных форм атеросклероза, знакомство с которыми поможет распознавать заболевание.
Наибольший ущерб человечеству приносит атеросклероз артерий, питающих сердце. У здорового человека в течение дня запросы сердечной мышцы в питании бывают разными и сосуды в зависимости от этого доставляют сердцу то больше, то меньше крови. Первым признаком атеросклероза сосудов сердца является чаще всего острый недостаток крови в период повышенного запроса. Вначале измененные атеросклерозом сосуды пропускают достаточно крови к сердцу при обычном ритме его деятельности. Но вот человек ускорил шаг, поднялся по лестнице или выполнил какую-либо другую физическую нагрузку. Кровообращение усилилось, сердце стало работать сильнее, для чего ему потребовалось больше питания. В норме сердечные сосуды обладают способностью расширяться, а при атеросклерозе этого не происходит. Появляется коронарная недостаточность. Такая коронарная недостаточность, возникающая остро в момент физической нагрузки, проявляется приступом болей в области сердца или за грудиной (иногда с отдачей в руку, шею), носит название стенокардии (или грудной жабы, что одно и то же) напряжения.
Стенокардия напряжения — обычно первый признак атеросклероза сосудов, питающих сердце (венечных или коронарных). С развитием процесса в сосудах приступы острой коронарной недостаточности появляются под влиянием незначительных причин и даже в покое («стенокардия покоя»). При этих состояниях клетки сердечной мышцы испытывают временную нехватку крови, они «голодают». Если это длится долго (обычно при стойком закрытии просвета сосуда), клетки или даже значительные участки сердечной мышцы гибнут. Развивается мелкоочаговый или крупноочаговый инфаркт миокарда — состояние гибели участка миокарда (мышцы сердца) из-за прекращения снабжения его кровью. В пораженном участке миокарда происходят процессы рубцевания, однако другие участки сердечной мышцы могут продолжать в той или иной мере испытывать недостаток в питании.
Рубцовые поля (или замещение рубцовой тканью отдельных мышечных волокон) создают предпосылку для ослабления сердечной деятельности. Развивается атеросклеротический кардиосклероз. С течением времени атеросклеротический кардиосклероз может проявиться недостаточностью кровообращения и другими расстройствами сердечной деятельности.
Аналогичные стадии болезни могут наблюдаться при атеросклерозе сосудов мозга, почек, сосудов ног. Симптомы различны, хотя их происхождение при атеросклерозе одинаково — недостаток кровоснабжения соответствующего органа.
Что касается мозга, то признаками поражения его сосудов могут быть утомляемость, головные боли, головокружение, шум в голове, потеря памяти.
В дальнейшем выпадают некоторые функции мозга, у человека появляются несвойственные ему поступки: некритичность, беспричинная веселость или, наоборот, угрюмость, мелочность. Нередко в таких случаях наступает «обострение черт личности», то есть скрытые социальной средой, воспитанием черты характера проявляются при ослаблении тормозных процессов.
Атеросклероз почечных сосудов ведет к недостаточному кровообращению в почках, в связи с чем нарушается деятельность почек и часто развивается артериальная гипертония. Эта форма атеросклероза важна для правильной оценки причин, вызывающих гипертонию. Если гипертония является следствием атеросклероза почечных артерий, ее устраняют хирургическим путем.
При атеросклерозе сосудов ног появляются боли в икрах ног при ходьбе, наступает так называемая перемежающаяся хромота. Как и при атеросклерозе сосудов сердца, первым признаком болезни является боль при напряжении. В дальнейшем боли появляются все чаще и становятся длительными, и болезнь может привести к омертвению участков ткани — гангрене, язвам и т. д.
Таким образом, в основе казалось бы различных болезненных проявлений лежит одна причина — атеросклероз. Атеросклероз как общее заболевание организма, связанное с нарушением обмена, ведет к поражению сосудов различных областей. Нарушение питания того или иного органа ведет к развитию в нем болезненных процессов, что может отражаться на их функции и структуре. Следовательно, профилактика атеросклероза является профилактикой стенокардии и инфаркта миокарда, мозговых нарушений и отдельных случаев гипертоний, перемежающейся хромоты и гангрены ног. Разные болезни объединены одним процессом и требуют единых методов профилактики.
Многие симптомы болезни, которые связаны с атеросклерозом, могут быть сходными с симптомами других болезней, ничего общего с атеросклерозом не имеющими. В таких случаях лечение должно быть другим. Боли в области сердца, сходные с таковыми при атеросклерозе, могут зависеть от изменений в позвоночнике, заболевания периферических нервов (радикулит). Наиболее часто за стенокардию больные принимают боли, вызванные сердечно-сосудистыми неврозами. Всякая боль в области сердца заставляет человека обратиться к врачу, который сможет установить ее истинную причину. А в зависимости от причины и лечение будет различным.
Головные боли, умственная утомляемость, снижение памяти, нарушение сна, головокружение являются признаками не только атеросклероза сосудов головного мозга. Они могут быть вызваны рядом других причин: заболеваниями нервной системы, ушей, придаточных пазух носа, сниженным или повышенным кровяным давлением.
Такие признаки болезни, как боли в ногах, их зябкость, нарушение чувствительности, слабость, могут возникать при заболеваниях седалищного нерва, нижнего отдела позвоночника и поэтому не являются исключительно следствием атеросклероза сосудов ног. Раннее обращение к врачу во всех случаях и обследование больного позволят точно установить характер заболевания и назначить соответствующее лечение.
По материалам книги «Предупреждение атеросклероза» М. «Медицина» 1966
Закладки по теме: холестерин, атеросклероз, свертываемость крови
Комментариев: 0










 Чтобы сообщить нам о грамматической ошибке на сайте
выделите её и нажмите Ctrl+Enter
Чтобы сообщить нам о грамматической ошибке на сайте
выделите её и нажмите Ctrl+Enter